Con la consulenza della dott.ssa Ilaria Raineri, psicoterapeuta e psicologa giuridica, Bologna
Stress, depressione, disturbi del sonno e paura dell’ipoglicemia: una review pubblicata su The Lancet Diabetes and Endocrinology evidenzia quanto il carico emotivo del diabete incida sulla qualità della vita e sul controllo della malattia.
Vivere con il diabete non significa soltanto misurare la glicemia, fare attenzione all’alimentazione o seguire una terapia farmacologica. Significa anche affrontare, giorno dopo giorno, un carico emotivo che può incidere profondamente sul benessere psicologico.
Una nuova e autorevole revisione pubblicata su The Lancet Diabetes and Endocrinology riporta al centro dell’attenzione un aspetto troppo spesso trascurato:
La salute mentale è parte integrante della cura del diabete, in tutte le sue forme.
I principali problemi psicologici legati al diabete
Gli autori della review hanno analizzato decenni di studi concentrandosi su cinque problemi di salute mentale particolarmente frequenti negli adulti con diabete di tipo 1, diabete di tipo 2 e diabete gestazionale:
- paura dell’ipoglicemia
- distress da diabete
- depressione
- disturbi del comportamento alimentare
- disturbi del sonno
Queste condizioni non sono isolate tra loro, ma spesso coesistono e si influenzano reciprocamente, contribuendo a rendere più complessa la gestione della malattia.
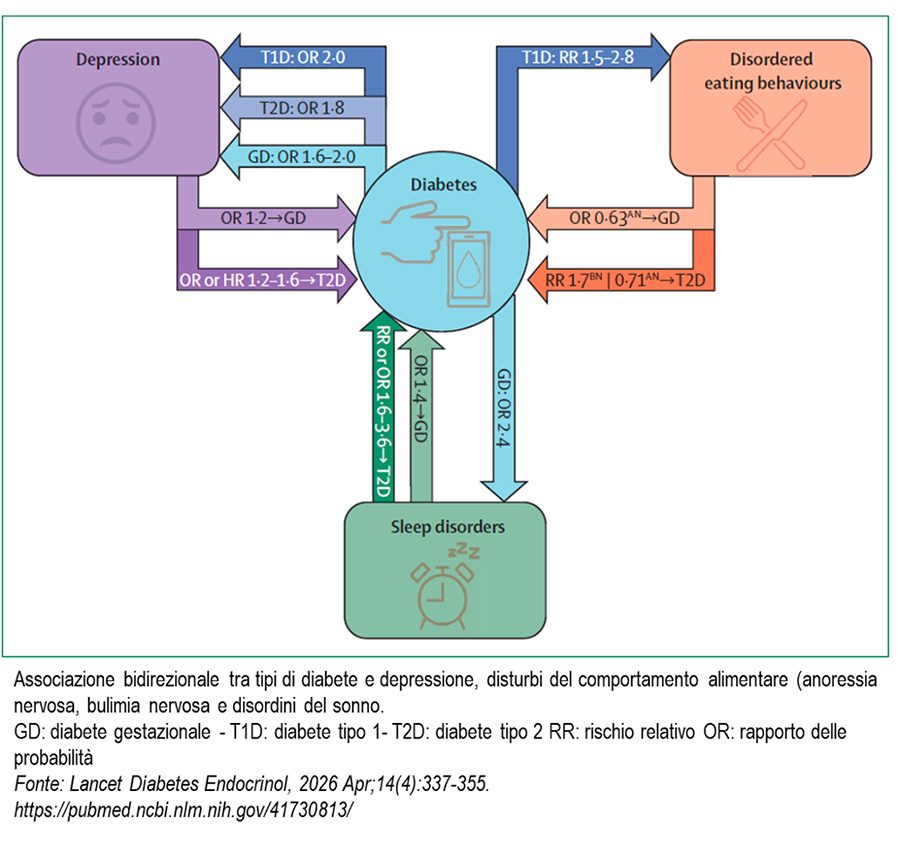
Il primo è la paura dell’ipoglicemia, soprattutto in chi utilizza insulina. Il timore di un calo glicemico improvviso – e delle sue possibili conseguenze, anche gravi – può influenzare profondamente le scelte quotidiane. Alcune persone, ad esempio, tendono a mantenere livelli glicemici più alti di quelli raccomandati per “sentirsi più al sicuro”, con un impatto negativo sul controllo metabolico nel lungo periodo. Nei casi più marcati, questa paura può limitare attività sociali, lavoro e qualità della vita.
Un secondo aspetto centrale è il distress da diabete, ovvero lo stress emotivo legato alla gestione quotidiana della malattia. Non è una patologia psichiatrica, ma una risposta comprensibile a una condizione cronica che richiede attenzione costante, decisioni continue e un elevato grado di responsabilità personale. Tuttavia, quando diventa persistente o intenso, può ridurre la motivazione, compromettere l’aderenza alla terapia e rendere più difficile il raggiungimento degli obiettivi glicemici.
La review affronta poi il tema della depressione, più frequente nelle persone con diabete rispetto alla popolazione generale. Il legame è bidirezionale: la depressione può peggiorare l’autogestione e il controllo glicemico, mentre il diabete stesso – con il suo carico quotidiano – può aumentare il rischio di sviluppare sintomi depressivi. La presenza di depressione è inoltre associata a un maggiore rischio di complicanze e a esiti clinici peggiori.
Ampio spazio è dedicato anche ai disturbi del comportamento alimentare, che nel diabete possono assumere caratteristiche specifiche (diabulimia). In alcuni casi, soprattutto nel diabete di tipo 1, possono includere comportamenti come la manipolazione intenzionale della terapia insulinica per controllare il peso, con conseguenze potenzialmente gravi sul piano metabolico.
Infine, gli autori sottolineano il ruolo dei disturbi del sonno, spesso sottovalutati nella pratica clinica. Un sonno insufficiente o di scarsa qualità può influenzare sia il benessere psicologico sia il controllo glicemico, contribuendo a creare – nel tempo – un circolo vizioso tra alterazioni metaboliche e disagio emotivo.
Perché la salute mentale influisce anche sulla glicemia
Uno dei messaggi chiave della review è che i problemi di salute mentale non hanno solo un impatto emotivo, ma incidono anche sul controllo della malattia.
Numerosi studi mostrano un’associazione tra disagio psicologico e:
- valori di HbA1c più elevati
- maggiore rischio di complicanze
- aumento delle comorbilità
- maggiore mortalità precoce
In altre parole, mente e metabolismo sono profondamente interconnessi.
Le terapie psicologiche funzionano, ma non bastano
La review evidenzia come negli ultimi anni siano stati condotti numerosi studi, in particolare trial randomizzati controllati, per valutare l’efficacia degli interventi psicologici nelle persone con diabete. I risultati indicano in modo abbastanza consistente che questi interventi possono ridurre i sintomi psicologici nel breve termine .
Tra gli approcci più studiati ed efficaci emergono la terapia cognitivo-comportamentale, la terapia cognitiva basata sulla mindfulness e i modelli di assistenza graduale (stepped care). Questi interventi agiscono su diversi livelli:
- aiutano a riconoscere e modificare pensieri disfunzionali;
- migliorano la gestione delle emozioni;
- supportano comportamenti più efficaci nella cura quotidiana del diabete.
Un elemento particolarmente rilevante è che alcuni di questi interventi possono essere offerti anche in formato digitale, rappresentando un primo livello di supporto facilmente accessibile. Questo aspetto è cruciale, soprattutto in contesti in cui l’accesso a specialisti della salute mentale è limitato.
Tuttavia, il quadro non è ancora completo. La review sottolinea che, sebbene i benefici a breve termine siano ben documentati, gli effetti nel lungo periodo restano meno chiari. Distress da diabete, depressione e altri problemi psicologici tendono infatti a ripresentarsi nel tempo, suggerendo la necessità di interventi continuativi o di strategie di mantenimento.
Un altro punto critico riguarda il legame tra miglioramento della salute mentale ed esiti clinici: non è ancora del tutto definito quanto e in che modo la riduzione dei sintomi psicologici si traduca in un miglioramento stabile del controllo glicemico o delle complicanze.
Nel complesso, quindi, le evidenze disponibili indicano chiaramente che gli interventi psicologici rappresentano uno strumento efficace ma non sufficiente da solo. Per essere realmente incisivi, dovrebbero essere integrati in modo strutturato e continuativo nella cura del diabete, all’interno di un modello assistenziale che tenga conto sia degli aspetti clinici sia di quelli emotivi.
Dove la ricerca è ancora carente: una call for action
Nonostante i progressi, gli autori sottolineano come la salute mentale nel diabete resti un’area sottostudiata, soprattutto in alcune popolazioni e contesti clinici.
Le principali lacune nella ricerca sulla salute mentale nel diabete
Prevalenza
- Mancanza di una definizione condivisa della paura dell’ipoglicemia
- Poche revisioni sistematiche sulla prevalenza del distress da diabete (in particolare nel diabete tipo 1)
- Scarsi dati sul diabete gestazionale
- Assenza di strumenti specifici e validati per il distress nel diabete gestazionale
- Necessità di standardizzare gli esiti riferiti dai pazienti
- Dati insufficienti nelle popolazioni meno studiate e più vulnerabili
Meccanismi
- Scarsa conoscenza dei legami tra problemi psicologici ed esiti a lungo termine del diabete
- Poche analisi delle relazioni dinamiche tra emozioni, comportamento e glicemia nella vita quotidiana
Interventi
- Servono studi che chiariscano se miglioramenti duraturi della salute mentale portino a benefici clinici stabili
- Necessità di più studi randomizzati controllati e dati di real world
- Inclusione di popolazioni finora poco rappresentate nella ricerca
Implementazione
- Sviluppo di modelli di assistenza graduale integrati con soluzioni di e-health
- Adattamenti culturali degli interventi digitali, anche nei Paesi a basso e medio reddito
Ascoltare di più chi vive con il diabete
Un punto centrale emerso dalla review è il desiderio, espresso dalle persone con diabete, di poter parlare apertamente con i professionisti sanitari degli aspetti emotivi legati alla malattia.
Il diabete non è fatto solo di numeri, ma di scelte quotidiane, paure, stanchezza, frustrazione e bisogno di supporto.
Verso una cura davvero integrata
Secondo gli autori, questi dati rafforzano la necessità di integrare sistematicamente la salute mentale nella cura del diabete.
Ciò significa:
- formare gli operatori sanitari
- normalizzare il dialogo sugli aspetti emotivi
- facilitare l’accesso a specialisti della salute mentale
- utilizzare strumenti digitali validati quando appropriato
Prendersi cura del diabete significa, sempre di più, prendersi cura della persona nella sua interezza.
Leggi anche
References
- DIABETES AND MENTAL HEALTH
François Pouwer, Dominic Ehrmann, et al.
The Lancet Diabetes and Endocrinology, 2026 Apr;14(4):337-355




