Quando si scopre di avere il diabete di tipo 2, la cosa più importante da fare è informarsi in modo adeguato su questa malattia e stabilire con il proprio specialista la più appropriata strategia terapeutica.
In genere, si parte con modifiche sostanziali allo stile di vita (alimentazione e attività fisica) e se queste non sono sufficienti si associa una terapia con farmaci per bocca (farmaci orali) e/o per via sottocutanea (iniettivi non insulinici).
Il farmaco di prima scelta è la metformina ma oggi esiste una vasta gamma di molecole, sia in monoterapia che in associazione con la metformina, in grado di rispondere alle diverse esigenze e caratteristiche cliniche e pertanto di personalizzare al massimo la terapia.
Se con il passare del tempo, la terapia con questi farmaci diventa insufficiente, occorrerà inserire anche l’insulina, in combinazione con la terapia usuale o da sola.
Una piccola percentuale di pazienti con diabete di tipo 2 in scompenso glicemico sin dalla diagnosi o con condizioni che controindichino l’utilizzo di parte degli altri farmaci disponibili, viene curata da subito con l’insulina, associata o meno con metformina.
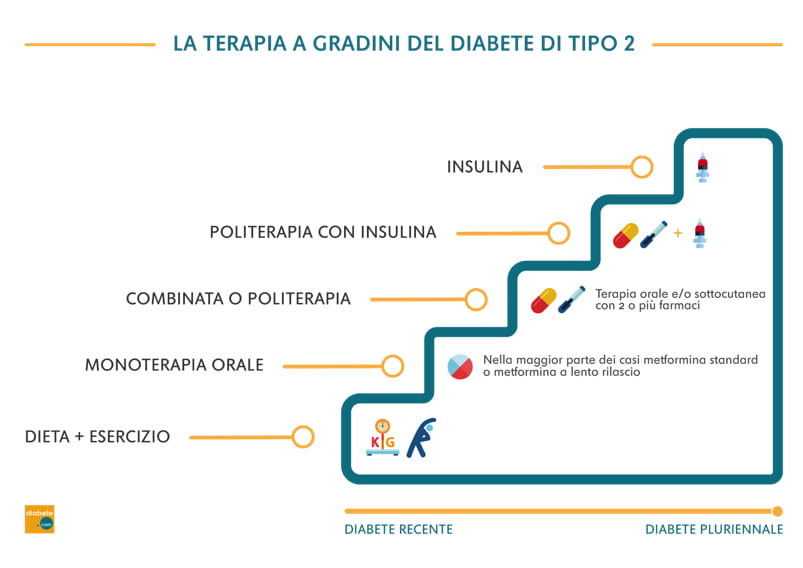
Il primo approccio: dieta ed esercizio fisico
La maggior parte delle persone a cui è stato diagnosticato il diabete di tipo 2 almeno all’inizio risponde bene a variazioni dello stile di vita e in particolare alimentazione corretta associata a un programma di attività fisica moderata e costante, entrambe personalizzate sulla situazione individuale. È possibile che le sole modifiche allo stile di vita (dieta + esercizio fisico) abbiano già un effetto rilevante sulle condizioni fisiche, soprattutto nel caso di persone in sovrappeso che riescono a dimagrire.
La terapia con i farmaci orali o sottocutanei
Se modificare le abitudini errate e lo stile di vita non è sufficiente a tenere sotto controllo il diabete di tipo 2, si deve associare uno o più farmaci per bocca e/o per via sottocutanea.
I FARMACI PER VIA ORALE
I farmaci somministrati per bocca (farmaci orali) possono agire in modi diversi:
- i farmaci insulino-sensibilizzanti, come la metformina e il pioglitazone, servono a sensibilizzare l’organismo a rispondere in maniera più efficace all’insulina;
- sulfoniluree e glinidi stimolano direttamente la secrezione di insulina da parte del pancreas;
- gli inibitori del DDP-4 o gliptine stimolano tale secrezione in modo indiretto, inibendo la degradazione enzimatica del GLP-1, un ormone prodotto dalle cellule dell’intestino in grado di stimolare la produzione insulinica;
- gli inibitori del SGLT-2 o gliflozine non stimolano la secrezione insulinica, ma riducono i livelli di glicemia, stimolando la perdita di glucosio attraverso le urine;
- gli inibitori delle alfa-glucosidasi (acarbosio) ritardano l’assorbimento degli zuccheri e rallentano la digestione.
Il farmaco di prima scelta e più utilizzato a livello mondiale da molti anni è la metformina, disponibile oggi anche come metformina in formulazione a lento rilascio; quest’ultima è indicata per i soggetti che sono intolleranti alla formulazione a rilascio normale e da giugno 2016 è prescrivibile in classe A e quindi a carico del Servizio Sanitario Nazionale. Oltre alla metformina esistono oggi molti altri farmaci che possono essere somministrati in monoterapia o in associazione con metformina o altre molecole. Sarà il medico a prescrivere la cura più indicata a ciascun paziente: ogni terapia è strettamente personale, ciò che va bene ad una persona può non andare bene a un’altra.
I FARMACI PER VIA SOTTOCUTANEA
I farmaci somministrati per via sottocutanea (non insulinici) appartengono alla classe degli analoghi del GLP-1 (liraglutide, exenatide, dulaglutide, lixisenatide): mimano l’azione dell’ormone GLP-1 e pertanto stimolano indirettamente la produzione di insulina come accade per le gliptine. Alcuni di essi necessitano di 1 o 2 iniezioni giornaliere, mentre le molecole più recenti presentano una lunga durata d’azione che ne consente 1 iniezione a settimana.
La terapia con insulina
Se dopo un certo periodo (anche anni), la terapia farmacologia indicata non fosse più sufficiente, si dovrà introdurre la terapia con insulina, in associazione agli stessi farmaci o come unica terapia. Per una piccola percentuale di pazienti con diabete di tipo 2 che presentano già gravi problemi di salute al momento della diagnosi o con diabete in fase di scompenso, l’insulina è necessaria da subito, così come avviene nei pazienti con diabete di tipo 1.
L’insulina viene utilizzata per via sottocutanea, quando il pancreas non produce più insulina o quando la sua produzione diventa insufficiente o per un rapido ripristino di valori glicemici soddisfacenti. Esistono cinque differenti tipologie di insulina – classificate in base alla durata d’azione: ultrarapida, rapida, intermedia, miscelata, lenta, per coprire tutte le esigenze possibili.
References
- AMD/SID (Associazione Medici Diabetologi/Società Italiana di Diabetologia. Standard italiani per la cura del diabete mellito, giugno 2016
- Way KL, Hackett DA, Baker MK, Johnson NA. The Effect of Regular Exercise on Insulin Sensitivity in Type 2 Diabetes Mellitus: A Systematic Review and Meta-Analysis. Diabetes Metab J. 2016 Aug;40(4):253-71 Review





