Il professore Paolo Fiorina.
Immunoterapia, terapia genica e cellule staminali aprono nuove prospettive per prevenzione e trattamento.
Per la prima volta è possibile intervenire sul diabete di tipo 1 prima che la malattia si manifesti in forma conclamata, ritardandone l’esordio e riducendone la gravità.
A cambiare lo scenario sono le nuove terapie immunologiche, che stanno modificando l’approccio a una patologia autoimmune cronica che colpisce soprattutto bambini, adolescenti e giovani adulti.
Ne parliamo con il professor Paolo Fiorina, ordinario di Endocrinologia all’Università degli Studi di Milano e direttore dell’Unità di Endocrinologia e Diabetologia dell’ASST Fatebenefratelli-Sacco.
Professore, oggi è davvero possibile intervenire sul diabete di tipo 1 prima della diagnosi?
Sì, stiamo entrando in una nuova fase. Oggi non ci limitiamo più a controllare la glicemia quando la malattia è già presente, ma possiamo intervenire sui meccanismi immunologici che la causano. Le nuove terapie immunologiche permettono infatti di ritardare l’esordio della malattia e di ridurne la gravità. Fino a pochi anni fa un risultato del genere sembrava impossibile.
Ci può spiegare cosa succede nell’organismo in caso di diabete di tipo 1?
Il diabete di tipo 1 è una malattia cronica autoimmune. Significa che il sistema immunitario attacca progressivamente le cellule beta del pancreas, che producono insulina.
Quando queste cellule vengono distrutte, la glicemia aumenta e diventa necessario assumere insulina per tutta la vita.
Nel lungo periodo, se il controllo metabolico non è adeguato, possono comparire complicanze che interessano reni, cuore, vasi sanguigni, occhi e sistema nervoso.
Diabete di tipo 1 e diabete di tipo 2: quali sono le differenze tra le due malattie?
- Tipo 1: malattia autoimmune; il sistema immunitario distrugge le cellule che producono insulina.
- Tipo 2: malattia metabolica più frequente, spesso legata a sovrappeso, sedentarietà e predisposizione genetica.
Il diabete di tipo 2 interessa circa il 5% della popolazione, mentre il tipo 1 è molto meno frequente.
Quanto è diffuso il diabete di tipo 1?
È meno frequente rispetto al diabete di tipo 2, ma non è affatto una malattia marginale. In Italia colpisce circa lo 0,2% della popolazione e l’incidenza è in aumento, con una crescita stimata intorno al 3% all’anno.
Per dare un’idea, in una città come Milano, che conta poco meno di un milione e mezzo di abitanti, si registrano tra i 150 e i 200 nuovi casi ogni anno.
Una delle novità più importanti è Teplizumab. Di cosa si tratta?
Teplizumab è un anticorpo monoclonale recentemente approvato dall’Agenzia Europea per i Medicinali (EMA).
Il farmaco agisce sul sistema immunitario eliminando selettivamente i linfociti T che attaccano le cellule pancreatiche produttrici di insulina.
Nei soggetti a rischio – identificabili attraverso la presenza di specifici autoanticorpi e iniziali alterazioni della glicemia – il trattamento è in grado di ritardare l’insorgenza del diabete di tipo 1 di circa tre anni.
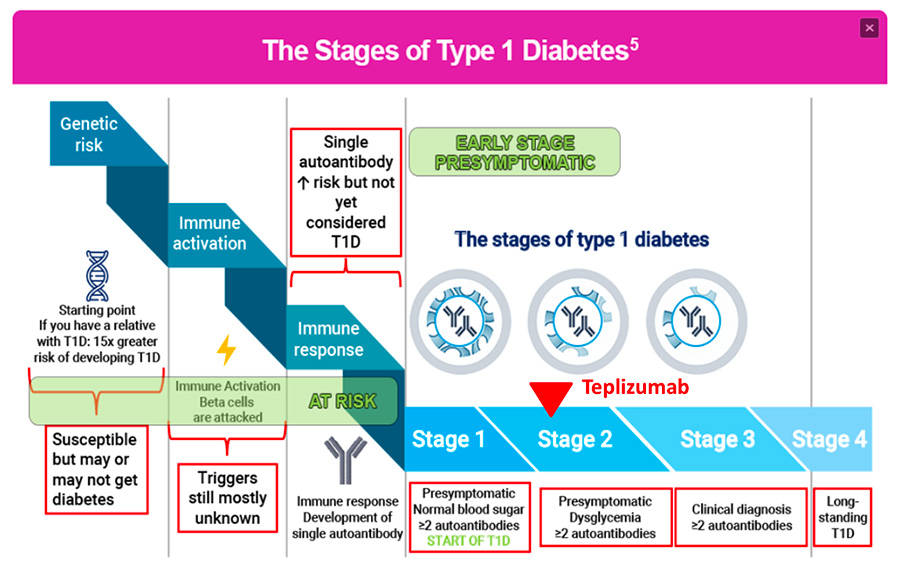
I quattro stati della storia naturale del Diabete Tipo 1. Il teplizumab agisce nella fase 2 (stage 2, freccia rossa). Per maggiori dettagli si rimanda all’articolo a questo link www.diabete.com/diabete-commissione-europea-approva-teplizumab/ Fonte: Rachel E J Besser, Kirstine J Bell, et al – Pediatr Diabetes 2022 Dec;23(8):1175-1187
Per capire meglio: chi sono i soggetti a rischio?
Alcune persone presentano nel sangue autoanticorpi correlati al Diabete Tipo 1, segnale che il processo autoimmune è già iniziato. Questi individui possono essere identificati con test specifici prima che compaiano i sintomi del diabete. Per maggiori dettagli si rimanda all’articolo: “La Commissione Europea approva teplizumab: primo trattamento che ritarda l’esordio del DT1”.
Che cosa significa, concretamente, ritardare l’esordio della malattia?
Tre anni o più senza malattia, soprattutto in età giovane, non sono un dettaglio. Significano qualità della vita, scuola, lavoro, normalità.
Inoltre, quando il diabete si manifesta, l’esordio tende a essere più lieve, con un miglior controllo metabolico e una fase iniziale più lunga in cui il fabbisogno di insulina è ridotto.
È il primo passo concreto per modificare la storia naturale del diabete di tipo 1.
Milano tra i primi centri a utilizzare il farmaco
In Lombardia l’Università degli Studi di Milano e l’ospedale Fatebenefratelli-Sacco, dove svolge la propria attività clinica e di ricerca scientifica sono stati tra i primi centri autorizzati all’uso compassionevole di Teplizumab, in vista del futuro passaggio alla rimborsabilità. Un esempio di come la ricerca possa trasformarsi rapidamente in nuove opportunità terapeutiche per i pazienti.
Professore, la ricerca sta esplorando altre strade? Teplizumab è solo l’inizio?
La risposta è affermativa. Oggi sono allo studio numerose terapie immunomodulanti: farmaci diretti contro molecole co-stimolatorie del sistema immunitario, contro citochine pro-infiammatorie e approcci cellulari sempre più sofisticati.
L’obiettivo è sempre lo stesso: spegnere selettivamente l’autoimmunità, preservando la funzione delle cellule pancreatiche il più a lungo possibile.
In questo senso, il diabete di tipo 1 sta entrando pienamente nell’era della medicina di precisione, come già accaduto in oncologia e in altre malattie autoimmuni.
Dalla nostra ricerca italiana una nuova terapia cellulare
Un contributo importante arriva proprio dalla ricerca che abbiamo svolto in questi anni. All’Università degli Studi di Milano, in collaborazione con il Boston Children’s Hospital e l’Università di Padova, abbiamo sviluppato Immunostem, un approccio sperimentale basato su cellule staminali autologhe, cioè prelevate dallo stesso paziente.
Le cellule vengono raccolte tramite aferesi, ovvero una procedura extracorporea che separa il sangue del paziente in plasma e componenti cellulari, rimuovendo selettivamente sostanze patogene o specifiche cellule per curare malattie autoimmuni, ma anche ematologiche, metaboliche o neurologiche.
Le cellule isolate vengono modificate con tecniche di terapia genica per acquisire una potente attività antinfiammatoria e immunoregolatoria, e successivamente reinfuse nel paziente.
Il sangue viene quindi prelevato, trattato e restituito al paziente, purificandolo.
Che cosa sono le cellule staminali autologhe
Sono cellule prelevate direttamente dal paziente e poi reinfuse dopo essere state modificate o espanse in laboratorio. In questo modo l’organismo le riconosce come proprie, riducendo il rischio di rigetto.
Professore, quali sono le prospettive per il futuro di Immunostem?
Questa strategia offre due vantaggi: colpisce in modo mirato l’autoimmunità contro le cellule che producono insulina e allo stesso tempo evita un’immunosoppressione generalizzata.
La sperimentazione clinica è in fase di avvio in collaborazione con l’Università di Padova.
Si tratta di studi ancora sperimentali, ma il potenziale è molto rilevante. Questi approcci potrebbero mantenere più a lungo la funzione pancreatica, prolungare la cosiddetta fase di luna di miele dopo l’esordio e, in prospettiva, portare a una regressione dell’iperglicemia in una quota di pazienti.
Il diabete di tipo 1 resta una sfida complessa per il diabetologo e gli altri specialisti coinvolti, ma oggi abbiamo finalmente strumenti per intervenire prima, rallentare la malattia e cambiarne il decorso clinico. Un cambio di prospettiva che fino a pochi anni fa sembrava impensabile.
Leggi anche
- La Commissione Europea approva teplizumab: primo trattamento che ritarda l’esordio del DT1 »
- L’EMA raccomanda la prima terapia che ritarda l’esordio del diabete di tipo 1 »




