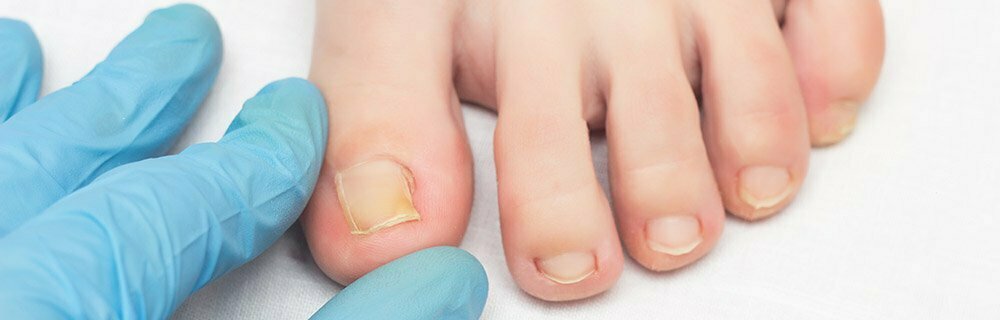
L’unghia incarnita o onicocriptosi, utilizzando un termine medico – dal greco onyx = unghia e kryptos = nascosta – , è un disturbo che colpisce le unghie dei piedi, con una maggiore prevalenza a carico dell’alluce, pur non escludendo le altre dita. Se vengono trascurati i primi segni, può sfociare in un’infezione che può portare alla formazione di un granuloma con conseguente dolore, difficoltà di deambulazione, e interferenze con la qualità della vita. Interferisce con le attività sportive, scolastiche e di lavoro.
Quando si verifica e perché?
L’unghia incarnita si forma quando una scheggia o un angolo appuntito del margine laterale dell’unghia penetra nel tessuto molle del solco peringueale, provocando dolore, arrossamento ed infiammazione.
Nell’80% dei casi l’unghia incarnita si presenta unilaterale e colpisce soprattutto l’alluce. In genere è più frequente tra gli uomini.
Sebbene possa manifestarsi a qualsiasi età, l’unghia incarnita è più frequente tra gli adolescenti e i giovani adulti (20-30 anni). Durante l’adolescenza, l’aumentata sudorazione rende le lamine dei piedi particolarmente morbide e la pratica di sport può favorire la formazione di schegge ungueali. Nelle persone più anziane, la formazione di spigoli o di schegge nella lamina ungueale è più legata, in genere, alla minore precisione nel tagliarsi le unghie, per ridotta mobilità o visione.
Inoltre, il naturale processo di invecchiamento tende ad inspessire le unghie (in particolare nelle persone con diabete) e a renderne ancora più difficile il taglio, e maggiore la tendenza ad esercitare una pressione sulla pelle laterale ai lati della lamina dell’unghia, provocando una crescita interna della lamina, con dolore e conseguente infiammazione e rischio di infezione.
Quali sono i fattori che possono favorire l’insorgenza di un’unghia incarnita?
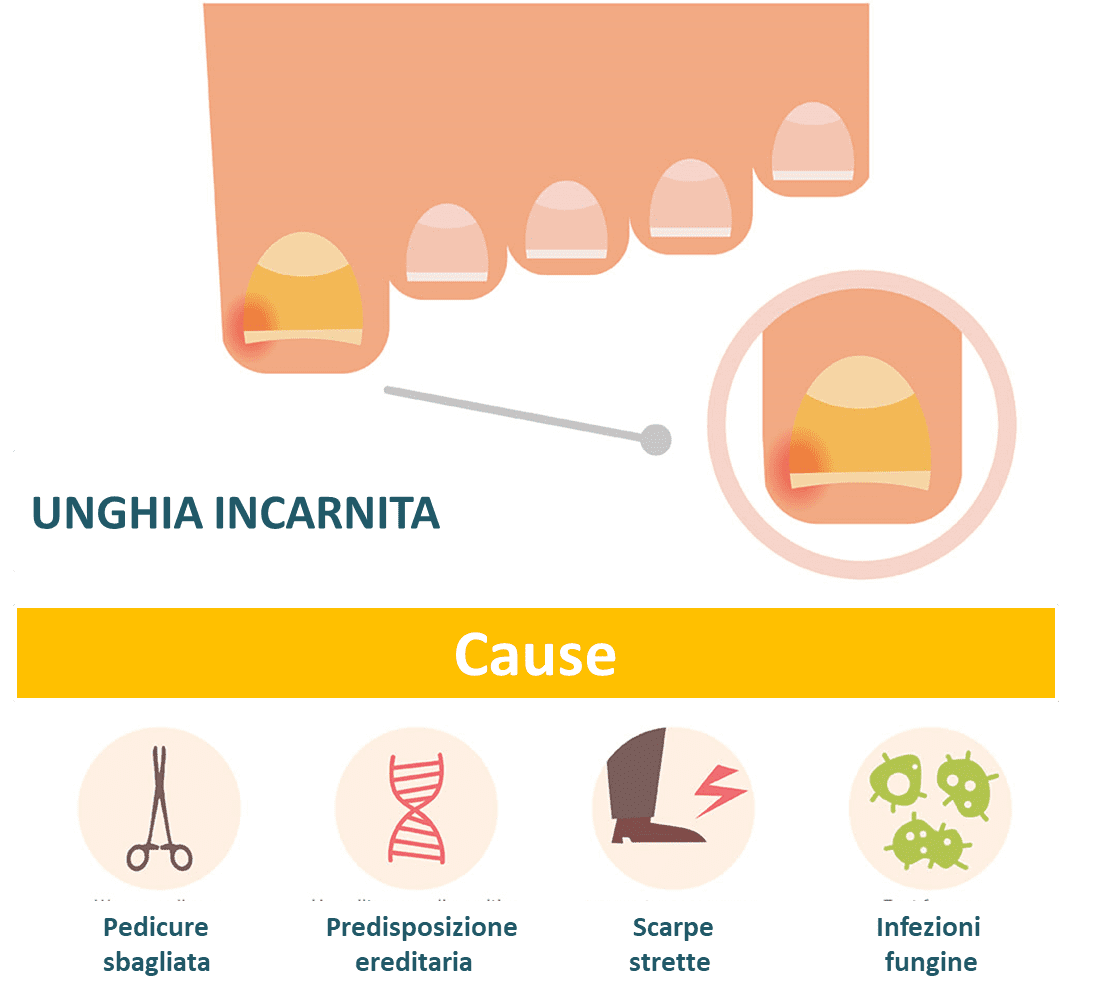
Diversi sono i fattori che favoriscono l’instaurarsi di un’unghia incarnita, tra cui anche il diabete di tipo 2.
- Primo fra tutti è sicuramente un taglio errato dell’unghia che va a togliere una piccola parte di lamina, solitamente gli angoli, lasciando degli spigoli aguzzi nel margine laterale di questi, creando spesso delle lesioni nel tessuto peringueale. Si consideri che nella cute umana sono abitualmente residenti una serie di microrganismi quali Stafilococco aureus, albus ed epidermidis e altri che – in queste circostanze possono iniziare a proliferare creando un’infezione e sappiamo che la persona con diabete è più predisposta alle infezioni.
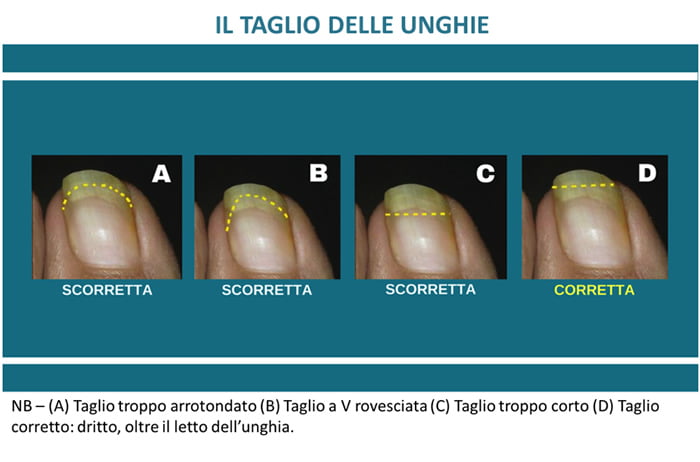
- La stessa struttura della lamina dell’unghia può talvolta indurre a una particolare predisposizione verso la formazione di un’unghia incarnita (per es: unghia a tegola provenzale a margini piani o curvi e altre): in questi casi, è sufficiente l’azione violenta di un oggetto che cade, o un trauma per evolvere in unghia incarnita.
- La presenza di un dito troppo largo o valgo, rende più facile la crescita della lamina ungueale per i continui traumatismi che è costretta a subire, sia contro l’estremità delle calzature, sia contro il secondo dito.
- Anche l’uso di calzature troppo corte o scarpe troppo a punta, che costringono le dita (e che sono decisamente sconsigliate in soggetti con diabete) rappresenta un fattore predisponente, in quanto eserciteranno microtraumi continui, sia contro la pelle dei bordi laterali del dito, sia contro la lamina dell’unghia.
- Anche l’iperidrosi plantare (eccessiva sudorazione dei piedi) o un abuso di acqua calda (professioni in cui si tengono a lungo le mani in ammollo) sono fattori che possono favorire l’unghia incarnita; inducono a una devitalizzazione dei tessuti molli che – una volta indeboliti – non oppongono alcuna resistenza contro la lamina dell’unghia. Questi casi sono più frequenti in presenza di lamine sottili e taglienti, la cui crescita è alterata da fattori congeniti o da eventi traumatici, ripetuti nel tempo.
- Situazioni di sovrappeso e obesità ma anche situazioni protratte di postura scorretta, esercitano un carico maggiore su piedi e unghie e possono favorire microtraumi.
- Scarsa igiene, infezioni da funghi a livello delle unghie dei piedi (onicomicosi), interventi chirurgici malriusciti a carico delle unghie dei piedi, n o trascurate, malattie delle unghie dei piedi in generale sono tutte situazioni che possono favorire la formazione di un’unghia incarnita.
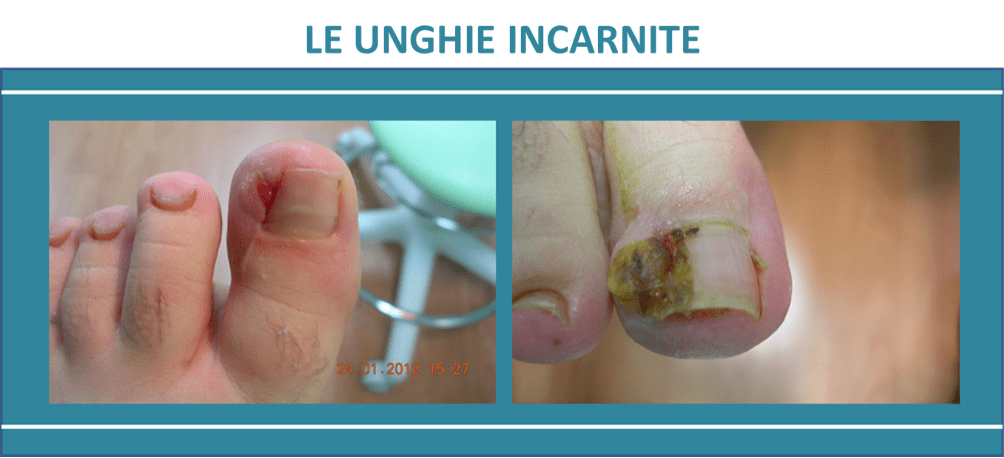
Come si forma l’unghia incarnita? Quali sono i primi segni a cui fare attenzione?
La continua pressione laterale della calzatura, fa sì che le pareti carnose del perionichio si stringano contro il bordo laterale della lamina dell’unghia, d’altra parte, se la lamina ungueale presenta malformazioni congenite o un difetto nel suo accrescimento o quel famoso margine aguzzo per taglio sbagliato, la pressione subita risulterà maggiormente incidente.
A questo punto si potranno osservare i primi segni tipici che si manifestano con un’iniziale infiammazione, circoscritta a livello dei tessuti molli circostanti; la zona risulterà più calda a causa dell’iperemia (aumento del flusso di sangue) indotta dall’organismo come reazione di difesa; può essere presente anche lieve/moderato dolore per la stimolazione delle terminazioni nervose sensitive locali, innescata dalla liberazione di metaboliti acidi.
Che cosa è meglio fare subito?
Il consiglio è di ricorrere subito a un podologo o a un’altra figura professionale, senza fai da te, che potrebbe solo peggiorare la situazione! Se non si agisce subito, la lamina ungueale durante la sua crescita andrà a lesionare la cute del solco peringueale. In breve tempo, il tessuto leso inizierà a secernere un essudato che, tuttavia, non sarà ancora purulento. Con il continuo progredire del processo si instaurerà un vero e proprio focolaio di infezione che per la persona con diabete è ancora più dannoso, in considerazione del rischio di una complicanza come il piede diabetico. Il dolore si acutizzerà soprattutto durante la stazione eretta e la deambulazione.
Man mano che l’infezione si va acutizzando, l’organismo innescherà un meccanismo reattivo fino a provocare la formazione di un granuloma più o meno esuberante, nel tessuto intorno all’unghia (periungueale). Tale reazione è il tentativo da parte dell’organismo di circoscrivere l’agente lesivo (lamina ungueale) che viene riconosciuto come un corpo estraneo da cui l’organismo dovrà difendersi, determinando così una migrazione di leucociti nel focolaio dell’infezione, con la conseguente formazione del granuloma.
Come si presenta il granuloma?
Il granuloma appare come una tumefazione rotondeggiante di consistenza dura, fibrotica, sanguinolenta e purulenta, con un colorito roseo violaceo.
In questa fase, i sintomi soggettivi perdono la loro aggressività, l’infezione si stabilizza, ma in cambio il granuloma continua a crescere al punto tale da ricoprire parte della lamina.
Nei casi più gravi e avanzati, lo sperone di lamina incarnita può addirittura attraversare la parte del tessuto e uscire esternamente.
References
- Arica IE, Bostanci S, Kocyigit P, Arica DA – Clinical and Sociodemographic Characteristics of Patients with Ingrown Nails. J Am Podiatr Med Assoc 2019 May;109(3):201-206
- Autori vari – Ingrown Toenails. Am Fam Physician 2019 Aug 1;100(3):Online.
- Stacey SK – A practical guide to the care of ingrown toenails. J Fam Pract 2019 May;68(4):199-203
- Mainusch OM, Löser CR – Ingrown toenails-options for daily practice. Hautarzt 2018 Sep;69(9):726-730
- Vural S, Bostanci S, Koçyigit P, et al – Risk Factors and Frequency of Ingrown Nails in Adult Diabetic Patients. J Foot Ankle Surg 2018 Mar-Apr;57(2):289-295
- Khunger N, Kandhari R. Ingrown toenails. Indian J Dermatol Venereol Leprol [serial online] 2012 [cited 2017 Mar 6];78:279-89. Available from: ijdvl.com/text.asp
- David C. Klonoff – What Do Your Fingernails Say About You? Can They Indicate That You Have Diabetes? J Diabetes Sci Technol 2015 Nov; 9(6): 1167–1169
- Piraccini BM. Le unghie dei piedi. Guida pratica per riconoscere le malattie e la corretta gestione. Timeo Ed, Bologna, 2013
- Baran R – The nail in the elderly. Clin Dermatol 2011 Jan-Feb;29(1):54-60
- Pranteda G. Patologie cutanee del piede. Testo-atlante. EMSI Ed, Roma 2010
- Heidelbaugh JJ, Lee H – Management of the ingrown toenail. Am Fam Physician 2009 Feb 15;79(4):303-8
- Erdogan FG, Erdogan G – Long-term results of nail brace application in diabetic patients with ingrown nails. Dermatol Surg 2008 Jan;34(1):84-6; discussion 86-7
- Scher RK, Hordinsky M, Sawaya ME. Patologie delle unghie e dei capelli. Atlante Verduci Ed, Roma, 2004
- Geyer AS et al – Modulation of linear nail growth to treat diseases of the nail. J Am Acad Dermatol 2004 Feb;50(2):229-34
- Baran R, Haneke E, Richert B – Pincer nails: definition and surgical treatment. Dermatol Surg 2001 Mar;27(3):261-6
- Langford DT, Burke C, Robertson K – Risk factors in onychocryptosis. Br J Surg 1989 Jan;76(1):45-8