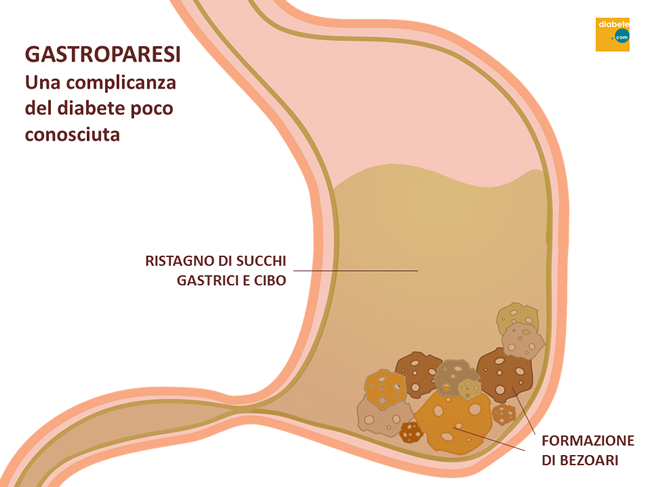
La gastroparesi è una complicanza cronica del diabete, espressione della presenza di una neuropatia che provoca un rallentato svuotamento gastrico dopo un pasto solido, in assenza di cause meccaniche ostruttive. In pratica, i muscoli dello stomaco non funzionano in modo corretto. Normalmente, forti contrazioni muscolari autonome (quindi non percepibili) spingono il cibo ingerito attraverso il tratto digestivo. In caso di gastroparesi, i muscoli della parete dello stomaco lavorano poco o niente; ciò impedisce allo stomaco di svuotarsi correttamente e completamente interferendo con i processi della digestione.
Incidenza della grastroparesi diabetica
Una recentissima review ha raccolto e analizzato i dati di tutti gli studi più autorevoli, condotti sulla gastroparesi diabetica che si manifesta nel 20-50% delle persone con diabete, soprattutto diabete di tipo 1 o diabete di tipo 2 di lunga data.
La gastroparesi diabetica si associa in genere a scarso controllo dei valori della glicemia, neuropatia, retinopatia e nefropatia.
L’età media di insorgenza della gastroparesi diabetica è intorno ai 34 anni e la prevalenza aumenta con l’aumentare dell’età.
Nel 27-65% dei soggetti con diabete di tipo 1 si registra un ritardo nello svuotamento gastrico che arriva fino al 30% nelle persone con diabete di tipo 2.
Differenze di genere
Molti studi hanno evidenziato una maggiore prevalenza di gastroparesi nelle donne rispetto agli uomini, altri studi non hanno sottolineato differenze di genere. In alcuni studi è stato sottolineato che anche nei soggetti diabetici senza gastroparesi, lo svuotamento gastrico è più lento nelle donne rispetto agli uomini. Al momento le ragioni per la prevalenza femminile non sono note. Tra i fattori che potrebbero giocare un ruolo alcuni autori ritengono vi sia un effetto del progesterone sullo svuotamento gastrico, del tutto simile all’effetto che l’ormone ha sulla contrattilità dell’utero. Infatti, le donne in età riproduttiva possono manifestare un peggioramento dei loro sintomi di gastroparesi durante la fase luteinica del ciclo mestruale, forse dovuta a maggiori livelli circolanti di progesterone. D’altra parte, in un altro studio, lo svuotamento gastrico è risultato più lento in donne sane durante la fase follicolare, quando i livelli di insulina, GLP-1 e iperglicemia, la fame e l’ introito energetico sono inferiori. Infine, alcuni studi hanno evidenziato che la malattia autoimmunitaria, il diabete di tipo 1 che è associata alla gastroparesi, è più comune nelle donne.
Gastroparesi: le cause
Non è sempre chiaro che cosa determini la gastroparesi. Sembrano essere coinvolti molti meccanismi e/o eventuali interazioni tra di essi: fluttuazioni croniche dei valori della glicemia, neuropatia, anomalie in alcune cellule interstiziali poste tra lo stomaco e l’intestino (Cellule interstiziali di Cajal), utilizzo di farmaci incretino-mimetici per normalizzare i picchi glicemici postprandiali e forse – secondo alcuni autori – fattori psicosomatici.
In molti casi si pensa che la gastroparesi sia causata da un danno a un nervo (neuropatia) che controlla i muscoli dello stomaco (nervo vago). Il nervo vago consente di gestire i complessi processi del tratto digestivo. Un nervo vago danneggiato non riesce a inviare i segnali ai muscoli dello stomaco. Ciò può far sì che il cibo rimanga nello stomaco più a lungo, invece di muoversi normalmente verso l’intestino tenue per essere digerito. Il nervo vago può essere danneggiato da malattie, come il diabete (neuropatia diabetica), o da un intervento chirurgico allo stomaco.
Possibili cause generali di gastroparesi
- CAUSE CHIRURGICHE (vagotomia e restrizione o drenaggio gastrico, plicatura del fondo gastrico, bypass gastrico, trapianto cuore/polmone, etc)
- INFEZIONI (Epstein-Barr virus, varicella, altri virus, Clostridium botulinum, malattia di Chagas, etc)
- DISTURBI DEL SISTEMA NERVOSO CENTRALE (traumi, disturbi cerebrovascolari, tumori, vertigini e altri disturbi del labirinto, crisi epilettiche, etc)
- DISTURBI DEL SISTEMA NERVOSO PERIFERICO (morbo di Parkinson, sindrome di Guillain-Barré, sclerosi multipla, neuropatia autonomica, etc)
- DISTURBI NEUROPSICHIATRICI (anoressia nervosa, bulimia, sindrome di ruminazione, etc)
- MALATTIE REUMATICHE (Sclerodermia, Lupus Eritematoso Sistemico, polimiosite/dermatomiosite, etc)
- MALATTIE ENDOCRINE E DEL METABOLISMO (diabete, ipotiroidismo, squilibri idroelettrolitici, insufficienza renale, gravidanza, tumore del pancreas e altri)
- VARIE MALATTIE NEUROMUSCOLARI (amiloidosi, pseudo ostruzione intestinale cronica, distrofia miotonica)
I fattori di rischio
Oltre al diabete sono diversi i fattori che possono rendere difficile lo svuotamento gastrico e tra questi: chirurgia addominale, alcuni farmaci che rallentano la velocità di svuotamento dello stomaco (per es: farmaci antidepressivi), alcune terapie antitumorali (non tutte), disturbi del comportamento alimentare (anoressia, bulimia), sclerodermia, Morbo di Parkinson, ipotiroidismo.
I sintomi più frequenti
Molti sintomi sono aspecifici. I più frequenti comprendono nausea, vomito, inappetenza, sazietà precoce (anche dopo aver mangiato pochi bocconi) e sensazione di pienezza e gonfiore dopo pranzo. Possono manifestarsi anche bruciore di stomaco o reflusso gastroesofageo, variazione dei livelli di glucosio nel sangue, dispepsia (difficoltà digestive), dolori addominali. Nei casi più gravi si manifestano anche calo del peso corporeo, stato di malnutrizione e disidratazione.
Un alterato svuotamento gastrico può essere responsabile, oltre che dei sintomi gastrici, anche di uno scorretto assorbimento di nutrienti e farmaci con conseguente aumentato rischio di ipoglicemia e in generale una maggiore difficoltà nel controllare le oscillazioni della glicemia.
La diagnosi
I medici usano diversi test per diagnosticare la gastroparesi diabetica ed escludere condizioni che possano causare sintomi simili (diagnosi differenziale). I test possono includere:
- La misurazione dello svuotamento gastrico. Ci sono diverse metodiche per valutarla, dirette e indirette.
- L’endoscopia del tratto gastrointestinale superiore. Un’endoscopia può aiutare a escludere altre condizioni che possano causare un ritardo dello svuotamento gastrico.
La terapia
La prima cosa che farà il medico per trattare la gastroparesi diabetica è identificare la condizione di fondo che l’ha provocata. Per esempio, se il diabete è la causa della gastroparesi, il medico darà indicazioni per controllare il diabete. La terapia della gastroparesi ha come obiettivo il controllo dei sintomi e il mantenimento di un adeguato stato nutrizionale; purtroppo questa finalità appare spesso difficile e insoddisfacente in termini di risultati. Molti pazienti con gastroparesi diabetica hanno un introito calorico inferiore rispetto a quello raccomandato e deficit sia di macro che di micronutrienti. L’introito calorico necessario in questi casi può essere calcolato moltiplicando 25 kcal con il peso corporeo attuale in chilogrammi.
Il trattamento di fondo consiste nell’assunzione di piccoli pasti a basso contenuto di fibre, con l’aggiunta di farmaci procinetici o farmaci antiemetici.
Modifiche alla dieta
Il medico può suggerire il consulto con un dietista/nutrizionista che potrà selezionare tutti gli alimenti che siano più facili da digerire, a seconda dei casi. Da tenere presente che grassi e fibre tendono a ritardare lo svuotamento gastrico per questo potrebbe essere utile limitarne il consumo in base alle esigenze. Lo specialista potrebbe consigliare anche alcuni comportamenti idonei, per esempio:
- mangiare piccoli pasti, a piccoli intervalli;
- consumare poche fibre;
- scegliere alimenti a basso contenuto di grassi;
- evitare frutta e verdura fibrosa, come le arance e i broccoli, che possono provocare bezoari (vedi complicazioni);
- provare a frullare i cibi e a consumare più zuppe;
- bere acqua durante ogni pasto;
- muoversi dopo aver mangiato.
Alcune persone con gastroparesi diabetica non sono in grado di tollerare il cibo, solido o semi-solido o i liquidi. In queste situazioni, i medici possono raccomandare un sondino di digiunostomia per la nutrizione enterale. Il sondino è di solito temporaneo e viene utilizzato solo quando la gastroparesi è grave o quando i livelli di zucchero nel sangue non possono essere controllati con qualsiasi altro metodo.
Controllo della glicemia
È imperativo cercare di ottimizzare il controllo dei valori glicemici per minimizzare i sintomi acuti della gastroparesi diabetica e migliorare lo svuotamento gastrico così da influenzare positivamente la gestione globale del diabete. L’iperglicemia ritarda lo svuotamento gastrico anche in assenza di neuropatia o miopatia; inoltre, può inibire l’effetto di accelerazione degli farmaci procinetici. Per cui è importante mettere in atto insieme al proprio diabetologo delle strategie d’intervento per minimizzare i picchi iperglicemici postprandiali.
Farmaci
I farmaci per il trattamento della gastroparesi possono includere:
- Farmaci per controllare la nausea e il vomito (antiemetici)
- Farmaci per stimolare i muscoli dello stomaco (procinetici). Gli effetti collaterali di questi farmaci sono importanti e questo andrà considerato insieme al medico.
In caso di inefficacia di questi farmaci, come ulteriore terapia sono stati proposti dei trattamenti sperimentali, per esempio l’impiego della tossina botulinica, al fine di ridurre il tono neuromuscolare e di conseguenza lo spasmo del piloro, o degli analoghi della somatostatina, per ridurre l’entità della secrezione gastrica e altre molecole.
Altri farmaci procinetici sono in corso di studio: agonisti della motilina, agonisti della grelina, nuovi agonisti 5-HT4.
Nei casi gravi, che non rispondono alla terapia medica, può rendersi necessario il ricorso a terapie più invasive, come la nutrizione enterale mediante digiunostomia endoscopica, la gastrectomia, la digiunostomia o altri tipi di intervento chirurgico.
Terapia alternativa complementare
Un trattamento non farmacologico alternativo alla chirurgia, recentemente proposto per la terapia della gastroparesi, è rappresentato dalla gastrostimolazione elettrica (GES) a mezzo di elettrodi posizionati sulla parete muscolare dello stomaco, i cui risultati appaiono molto incoraggianti. La GES migliora nausea, vomito, qualità della vita e stato nutrizionale nei pazienti con gastroparesi diabetica refrattaria.
Complicazioni
La gastroparesi può causare diverse complicazioni, per esempio:
- Perdita di peso e malnutrizione. La gastroparesi può rendere difficile assorbire e digerire in modo corretto le sostanze nutrienti.
- Crescita eccessiva di batteri nello stomaco. Il residuo alimentare che rimane nello stomaco può iniziare a fermentare e a rompere l’equilibrio locale tra batteri buoni (microbiota) e cattivi.
- Frazioni di cibo non digerito che formano masse solide (bezoari) e rimangono nello stomaco. I bezoari possono causare nausea e vomito e possono anche essere pericolosi.
- Fluttuazioni della glicemia. La gastroparesi anche se non causa il diabete, può determinare variazioni nei livelli di zucchero nel sangue.
References
- Krishnasamy S, Abell TL – Diabetic Gastroparesis: Principles and Current Trends in Management. Diabetes Ther. 2018 Jun 22. doi: 10.1007/s13300-018-0454-9. [Epub ahead of print]
- Lee AA, Hasler WL – Diabetes and the Stomach. Curr Treat Options Gastroenterol. 2017 Dec;15(4):441-459
- Vanormelingen C, Tack J, Andrews CN – Diabetic gastroparesis. Br Med Bull 2013;105:213-30
- Gastroparesi. Istituto Nazionale per il diabete e digestivi e malattie renali »
- Fox J et al. – Gastroparesis. American College of Gastroenterology
- Camilleri M et al. – American College of Gastroenterology – Clinical guideline: management of gastroparesis. Am J Gastroenterol. 2013 Jan;108(1):18-37
- Shin AS, Camilleri M – Diagnostic assessment of diabetic gastroparesis. Diabetes 2013 Aug;62(8):2667-73
- Fleischer J – Diabetic autonomic imbalance and glycemic variability. J Diabetes Sci Technol 2012 Sep 1;6(5):1207-15. Review
- Aljarallah BM – Management of diabetic gastroparesis. Saudi J Gastroenterol 2011 Mar-Apr;17(2):97-104
- Camilleri M, Bharucha AE, Farrugia G – Epidemiology, mechanisms, and management of diabetic gastroparesis. Clin Gastroenterol Hepatol 2011 Jan;9(1):5-12
- Uccellatore A et al – Caso clinico – Gastroparesi diabetica severa trattata efficacemente con elettrostimolazione gastrica. G It Diabetol Metab 2010;30:27-29
- Sellin JH, Chang EB – Therapy insight: gastrointestinal complications of diabetes-pathophysiology and management. Nat Clin Pract Gastroenterol Hepatol 2008;5:162-71
- Lacy BE et al – The treatment of diabetic gastroparesis with botulinum toxin injection of the pylorus. Diabetes Care 2004;27:2341-7
- Edmunds MC et al – Effect of octreotide on gastric and small bowel motility in patients with gastroparesis. Aliment Pharmacol Ther 1998;12:167-74
- Devendra D, Millward BA, Travis SP – Diabetic gastroparesis is improved by percutaneous endoscopic jejunostomy. Diabetes Care 2000;23:426-7
- Jones MP, Maganti K – A systematic review of surgical therapy for gastroparesis. Am J Gastroenterol 2003;98:2122-9





